Патогенез заболевания почек у больных диабетом связан с высоким уровнем сахара в крови и метаболическими сдвигами. Диабетическая нефропатия развивается, когда нарушается фильтрующая способность почечных клубочков, что вызывает осложнение в виде прекращения функционирования органов. Почечный сахарный диабет лечится медикаментами в комплексе с диетой. Запущенное заболевание требует регулярного купирования боли, гемодиализа либо трансплантации почки.
Каковы причины разрушения парного органа при диабете?
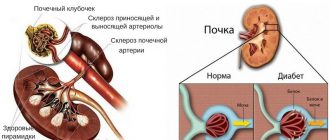
Основная причина развития патологических изменений структуры почки при сахарном диабете — повреждение фильтрующего аппарата клубочков. Диабет и почки находятся в тесной взаимосвязи. Различные нефропатии часто сопровождают диабет 1-го и 2 типа. Почечные дисфункции чаще проявляются у мужского контингента пациентов, однако не все диабетики сталкиваются с этой проблемой. Выделяют такие причины диабетического поражения почек:
- генетическая предрасположенность, которая проявляется в результате обменных нарушений при диабете;
- сбои почечного кровообращения;
- нарушения метаболизма.
Патогенез: влияние гипергликемии
В начальных стадиях диабета почки начинают работать интенсивнее, фильтруя кровь с большим количеством глюкозы. Избыточный сахар действует на сосуды как мощный токсин, нанося урон структуре их стенок. Кровоток в почках ослабляется, нарушается баланс электролитов. Большое количество натриевых ионов в фильтруемой крови вызывает сужение почечных артерий, задержку в организме жидкостей, повышение давления внутри клубочков. Появляется белок в моче, количество которого растет по мере прогресса болезни. Обилие жидкости провоцирует отечность и рост давления в артериях. Со временем развивается гипертензия, которая трудно поддается медикаментозному влиянию и усугубляет болезнь, и нейропатия, которая вызывает спазмы и боли. Белковый дефицит крови вынуждает организм разрушать свои ткани для восстановления нормы. Нефроны изнашиваются, сосуды разрушаются, паренхима заменяется рубцовой тканью и почки отказывают.
Вернуться к оглавлениюСтадии и симптомы болезни
Диабетическая нефропатия прогрессирует медленно, а клинические проявления зависят от степени поражения почечных элементов. Первые признаки болезни почек у диабетиков появляются спустя 8—10 лет. Классификация по стадиям происходит на основе показателей интенсивности фильтрации крови в клубочках. Существует 4 этапа развития:
| Стадия | Влияние на почки | Время проявления от начала диабета | Симптомы |
| l — повышенной функциональности | Гипертрофия клеток почечных сосудов, увеличение объемов фильтрации. | Первые этапы | Отсутствуют |
| ll — начальных изменений | Сосудистые стенки и мембрана клубочка утолщаются, интенсивная фильтрация. | Спустя 2—5 лет | Не проявляются, возможна полиурия при сахарном диабете |
| lll — пренефротическая (последняя доклиническая) | Скорость фильтрации в клубочках начинает падать, в моче появляется небольшое количество белков-альбуминов. | Свыше 5 лет | Периодически повышается АД |
| lV — нефротическая | Плохая фильтрация, большое количество клубочков замещены соединительной тканью, в моче наблюдается обилие белков. | 10—15 лет | Стабильно высокие цифры АД |
| Одышка | |||
| Болят почки, дискомфорт в поясничной зоне | |||
| Тошнота, отсутствие аппетита | |||
| Чувство сильной жажды | |||
| Множество отеков на теле и во внутренних органах | |||
| Боль в голове, сердце | |||
| Резкое значительное похудение | |||
| V — уремия | Сосуды рубцуются, а почечные ткани полностью заменяются соединительными. Почка прекращает очищать кровь и мочу. | 15—20 лет | Такие же, как и в нефротической стадии, но более выражены и угрожают жизни больного |
Вернуться к оглавлениюНа первых трех стадиях болезнь обратима, но обнаружить ее можно лишь с помощью лабораторных проб, а также благодаря биопсии почки.
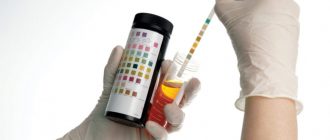
Диагностика: перечень проб и исследований
Диабетическая нефропатия ранних стадиях диагностируется очень сложно. Выраженные симптомы и боли отсутствуют, поэтому больные в большинстве случаев обращаются к врачу уже имея крупный очаг поражения почечных элементов. Нефропатию нужно дифференцировать от таких патологий, как туберкулез почек, гломерулонефрит, пиелонефрит. Для постановки диагноза собирается анамнез диабетика и проводятся такие исследования:
- Общий и биохимический анализы крови и мочи.
- Исследование мочи на альбумин.
- Проба Реберга определяет фильтрующую способность клубочков.
- Тест Зимницкого покажет способность почек концентрировать мочу.
- УЗИ почек с доплерографией сосудов.
- Биопсия тонкоигольная.
Лечение нефропатии у диабетиков
Основная задача в лечении диабетической нефропатии — избежать возникновения почечной недостаточности, добиться компенсации сахарного диабета и стойких нормальных показателей крови. Лечить почки при диабете нужно фармакологическими препаратами, дополняя их соблюдением диеты. Терапевтические меры подбираются в зависимости от стадии диабетической нефропатии. Начальные этапы патологии почек скорректируют питание и лекарства. На стадии уремии не обойтись без искусственной очистки крови — гемодиализа, а если почки отказали, поможет только трансплантация органа.
Вернуться к оглавлениюПрепараты при диабетической нефропатии
Сахарному диабету сопутствуют многие патологии, поэтому фармакотерапия требует тщательного подбора. Грамотная терапевтическая схема позволит предупредить почечную недостаточность и устранить сопутствующие проявления. Чаще всего диабетическое поражение почек сопровождается артериальной гипертензией. Лечение диабетической нефропатии включает такие группы медикаментов:
- Ингибиторы АПФ: «Эналаприл», «Каптоприл». Препараты работают как нефропротекторы и кардиопротекторы и пьются для профилактики осложнения болезни и угасания почечных функций.
- Антагонисты рецепторов ангиотензина: «Валсартан», «Лозартан». Назначают при непереносимости средств АПФ для снижения АД и купирования боли в сердце.
- Блокаторы кальциевых каналов: «Амлодипин».
- Бета-адреноблокаторы: «Метопролол».
- Диуретики: «Индапамид».
- Кетоновые аналоги аминокислот: «Кетостерил». Для замедления расщепления собственных тканей при дефиците белка.
- Статины: «Симвастатин». Для нормализации уровня жировых фракций крови.
- Сахароснижающие средства: «Метформин». Можно использовать только при нормальной скорости фильтрации.
- Анальгетики для устранения боли в пояснице и головной боли.
Вернуться к оглавлениюСвоевременная и грамотная гипотензивная терапия способна приостановить развитие диабетической нефропатии либо предотвратить ее возникновение.
Рекомендации по питанию

Немалое значение в терапии имеет диета для почек при диабете. Больному следует обратиться к диетологу для получения рекомендаций по составу рациона. В зависимости от уровня протеинурии, следует снизить потребление белков из расчета 0,7—1 г на 1 кг веса человека. Снизить отечность и цифры АД может помочь сокращение дневной дозы соли до 2,5 г, а иногда отказ от нее. За сутки не желательно выпивать больше 1 л жидкости. Мясо можно заменить соей. Количество жиров тоже нужно контролировать.
Вернуться к оглавлениюОсложнения при отсутствии терапии
Диабетическая нефропатия при несвоевременной диагностике и отсутствии должного лечения приводит к опасным последствиям. Хроническая форма характерна постоянным сильным загрязнением крови продуктами обмена веществ, выявляется нарушение работы всех внутренних органов. Самое тяжелое осложнение — прогрессирующая уремия и последующая почечная недостаточность. Подобные состояния опасны для жизни пациента.
Вернуться к оглавлениюКак диабетику избежать нефропатии?
Чем раньше пациент попадет на медицинское обследование и получит необходимые лечебные мероприятия, тем благоприятнее прогноз на выздоровление и больше шансов сохранить норму работы почек. На первых стадиях нефропатию можно полностью излечить, но после того как она перешагнет порог 3 стадии — изменения необратимы. Для профилактики болезни диабетикам необходимо регулярно наблюдаться у эндокринолога, сдавать на анализ кровь и мочу для контроля уровня глюкозы, липидов и выявления альбуминов в моче. Полезным будут занятия физкультурой, отказ от вредных привычек. Обязательно придерживаться норм диеты, питьевого режима и поддерживать оптимальный уровень артериального давления.