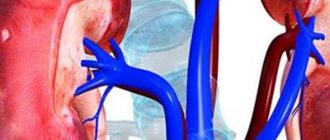
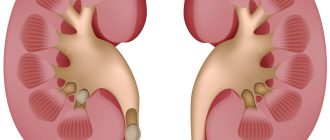
Внутриутробное нарушение, при котором наблюдается увеличение почечных лоханок — пиелоэктазия почек у плода. Эта проблема считается распространенной, а нарушение зачастую диагностируется у ребенка мужского пола. В основном по мере внутриутробного роста и развития, размеры лоханки достигают нормы, однако иногда такого не происходит, и после появления на свет болезнь прогрессирует.
Что это за патология?
Пиелоэктазия почки, при которой диагностируется увеличение лоханки, не относится к самостоятельным нарушениям. Оно считается последствием патологических изменений, которые происходят в момент формирования органов и систем плода. Признаки заболевания прогрессируют, когда у ребенка нарушается эвакуация урины из почек. Она начинает оказывать давление на стенки органа, в результате чего становятся увеличены почечные лоханки и чашечки.
Вернуться к оглавлениюПрогрессирование патологии приводит к дегенеративным изменениям, отмиранию тканей парного органа, возникновению недостаточности почек.
Причины возникновения пиелоэктазии почек у плода
Факторы, вследствие которых наблюдается увеличение размеров лоханки, такие:
- Внутриутробное инфицирование почек плода, когда усиленно продуцируется слизь, и отслаиваются омертвевшие клетки. Это провоцирует закупорку мочеточников с обеих сторон и увеличение лоханок.
- Аномалии формирования или строения органов мочевыделительной системы. Неправильное расположение почек и перегиб мочеточников.
- Неравномерное развитие органов, расположенных в области малого таза.
Расширение лоханок почек у плода в основном исчезает самостоятельно, без специального лечения. Во время беременности женщина должна быть под постоянным наблюдением у врача, своевременно проходить УЗИ. Однако увеличенные лоханки у мальчика или девочки могут остаться и после родов. Если диагностирована левосторонняя либо правосторонняя пиелоэктазия, то скорое всего причиной являются аномалии в формировании и развитии органов мочевыделительной системы. Когда же патология двусторонняя, зачастую это связано с физиологическими нарушениями функционирования системы мочевыведения. Это такие аномалии:
- спазм мочеточников;
- инфекционно-воспалительное осложнение;
- мочеточниковый рефлюкс.
Как диагностируют?
Односторонняя или двухсторонняя пиелоэктазия у плода диагностируется при беременности, ориентировочно на сроке 17—20 недель. На УЗИ врач сравнит диаметры правой, левой лоханок, норма должна быть следующей:
| Триместр | Диаметр, мм |
| II | 4—5 |
| III | 7 |
Если диагностирована умеренная пиелоэктазия, и лоханка увеличена не более чем на 2 мм, лечение не назначается. Врачи применяют выжидательную тактику и лишь наблюдают за ребенком. Когда показатели превышают норму на 10 мм и более, это считается более опасной ситуацией, иногда требующей хирургического лечения.
Вернуться к оглавлениюВиды патологии, осложнения
Различают 2 разновидности нарушений:
- Односторонняя. В этом случае наблюдается пиелоэктазия слева у плода либо справа. После рождения проблема в основном исчезает сама по себе.
- Двухсторонняя или физиологическая. Это редкий вид нарушения, который может повлечь за собой негативные последствия. При необходимости врачи принимают решение о проведении операции.
Если своевременно не приступить к лечению патологии, у ребенка в первые дни жизни нарушаются основные функциональные способности органов мочевыделительной системы, вследствие чего крохе грозит развитие пиелонефрита и других не менее опасных воспалительных осложнений. Поэтому сразу после рождения за малышом устанавливается строгий контроль, и регулярно наблюдается его состояние, что поможет избежать возникновения других опасных заболеваний.
Вернуться к оглавлениюКакое назначается лечение?

Когда расширена лоханка почки у плода незначительно, никакие лечебные и хирургические процедуры не назначаются. В этом случае прогноз на самостоятельное восстановление функционирования органа благоприятный. Но кроха должен быть под постоянным наблюдением у врачей, которые в случае развития осложнений, смогут своевременно и адекватно отреагировать и назначить схему лечения.
Когда болезнь прогрессирует и состояние новорожденного ухудшается, простого наблюдения будет недостаточно. Поэтому врач принимает решение о проведении хирургической операции, во время которой восстанавливается нормальный отток урины и устраняется пузырно-мочеточниковый рефлюкс. Чтобы минимизировать риск послеоперационных осложнений, перед процедурой показана специальная подготовка, при которой малышу назначают курс противовоспалительных препаратов.
Вернуться к оглавлениюПрофилактика и прогноз
Методов, помогающих предотвратить развитие таких нарушений у плода пока еще нет. Эта разновидность почечных нарушений может коснуться каждого. Даже после хирургического лечения врачи не дают гарантии того, что болезнь не проявит рецидивов. Поэтому ребенка с таким диагнозом сразу ставят на учет и регулярно контролируют его состояние.
Чтобы минимизировать риски возникновения нарушений у будущего малыша, девушке еще до зачатия важно проверить свое здоровье, излечить выявленные заболевания. Если в семье были случаи рождения ребенка с пиелоэкстазией, будущая мама должна поставить в известность гинеколога, который отправит женщину на дополнительные диагностические исследования. Когда патологии избежать не удалось и она выявлена у новорожденного, весь период беременности важно постоянно проходить УЗИ и соблюдать все рекомендации врача.