Патология почек в детском возрасте — актуальная медицинская проблема, требующая неотложной диагностики и своевременного правильного лечения. Нефротический синдром у детей — совокупность клинических и лабораторных симптомов, возникающих в результате поражения почек. Важнейшими из них считаются — выраженная протеинурия, гипопротеинемия, обширные отеки, патологические изменения белкового и липидного обмена. Врожденный нефротический синдром уже есть у детей с рождения либо появляется в первые месяцы жизни.
Особенности нефротического синдрома в детском возрасте
Частота нефротического синдрома у маленьких пациентов невелика — 14—16 пациентов на 100000 детей. До 3 лет мальчики болеют чаще в 2 раза.
Нефротический синдром бывает первичным или вторичным. Первичные формы преобладают, они связаны с наследственной патологией почек. Виды:
- врожденный — диагностируется в первые три месяца жизни;
- инфантильный — проявляется в течение первого года жизни;
- идиопатический — начинается у малышей старше одного года.
Причины вторичного нефротического синдрома:
- сахарный диабет;
- амилоидоз почек;
- инфекционные заболевания, такие как гепатит В, токсоплазмоз, краснуха, цитомегалия;
- гломерулонефрит.
В основе появления нефротического синдрома выделяют нарушения в работе иммунной системы. Антигены стимулируют синтез защитных антител для ликвидации чужеродных возбудителей. Запущенная иммунная реакция поддерживает воспалительные процессы в тканях почечного эпителия. Повреждаются подоциты, появляются щели. Крупные молекулы белка начинают легко выделяться в мочу. Дети с врожденным нефротическим синдромом получают от матерей по наследству циркулирующий фактор проницаемости.
Вернуться к оглавлениюКак распознать патологию у малыша?
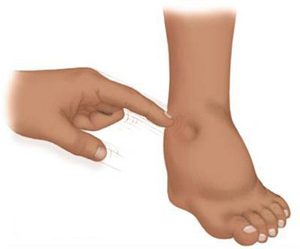
Клинические проявления во многом зависят от основного диагноза, ставшего причиной развития нефротического симптомокомплекса. Но есть ведущие признаки, которые присутствуют у всех больных:
- Отеки — обширные и быстро распространяющиеся. Изначально они видны только на лице — вокруг глаз, на щеках, лобной части и подбородке. У детей «лицо нефротика». По мере ухудшения почечной функции возникает отечность рук, ног и поясницы. В тяжелых случаях жидкость проникает в полости. Разновидности:
- асцит — отечная жидкость содержится в брюшной полости;
- гидроперикард — жидкость в перикарде, и сдавливает сердце;
- гидроторакс — жидкость накапливается в плевральной полости.
- Анемия. Основные жалобы пациентов — это слабость, частые головокружения, затруднения дыхания. При осмотре обращает на себя внимание выраженная бледность кожи и видимых слизистых, плохое состояние ногтей и волос.
- Нарушения диуреза. Олигурия — уменьшение суточного объема мочи.
- Нарушения в желудочно-кишечном тракте. Больных детей часто беспокоит тошнота и рвота, боли в животе, нередко понос, аппетита нет.
- Нарушения общего самочувствия.
При проведении лабораторных исследований обнаруживается:
- выраженная протеинурия — в моче содержится много белка (больше 2.5 г);
- гипоальбуминемия — снижен уровень альбуминов крови (ниже 40 г/л);
- диспротеинемия — повышены глобулины;
- гиперлипидемия;
- гипохромная анемия.
Чем грозит?
Последствия нефротического синдрома у детей —инфекционные заболевания с осложнениями (сепсис, перитонит, абсцесс, пневмония). Отек легкого с тяжелой дыхательной недостаточностью возникает из-за скопления отечной жидкости в плевральной полости. Длительная терапия гормонами приводит к появлению кушингоидного синдрома.
Вернуться к оглавлениюЛечение врожденного нефротического синдрома у детей
Эффективные препараты
Терапия больных детей в острый период проводится только в нефрологическом отделении. Главные препараты — глюкокортикоиды. Выбор отдается «Преднизолону». Общая продолжительность терапии гормонами — 6 месяцев. Сначала «Преднизолон» назначают в дозировке 2мг/кг в сутки. Продолжительность приема 2 месяца. Затем постепенно раз в 4 недели дозу уменьшают на 0,5 мг/кг. Это предотвращает развитие синдрома отмены.
Начавшаяся в стационаре поддерживающая терапия продолжается на дому. Обязательны в этот период осмотры нефролога и сдача контрольных анализов мочи и крови. Альтернирующий способ приема гормона осуществляется через день, затем раз в 4 дня. Он помогает мягко уйти от глюкокортикоидов и полноценно обходиться без них.
Самостоятельно прерывать терапию противопоказано — может возникнуть рецидив с тяжелейшим течением. Во всех случаях обострения лечение проводится глюкокортикоидами и по той же схеме.
Если отсутствует эффект от применения «Преднизолона» на протяжении 1,5 месяцев, то препаратом выбора становится «Метилпреднизолон». Его назначают пульс-терапией. Пульсы — это большие дозы, через строгие промежутки. Если же положительная динамика все же отсутствует, нефротический синдром классифицируют, как стероидрезистентный. В этом случае показана обязательная биопсия почки, помогающая определить вид нефрита. В терапевтический протокол вводят цитостатики. Обязательно добавляют селективные иммуносупрессоры. Предпочтение отдается таким препаратам, как «Циклофосфамид» и «Циклоспорин».
Вернуться к оглавлениюНемедикаментозное лечение в стационаре
В период разгара показан постельный режим с последующим его смягчением. Ребенка переводят на палатный, а затем и на общий режим. Пациентам необходимо поддерживать строгую диету, особенно в период обострений и рецидивов. Основные правила для больных:
- полное исключение соли, все блюда ни в коем случае не подсаливаются;
- объем потребляемой жидкости должен четко соответствовать суточному диурезу — сколько выделил ребенок, столько можно и потребить плюс 15 мл/ кг на пот и дыхание;
- уменьшение жиров;
- исключение раздражающих продуктов.
Три принципа успешного восстановления

Ребенок наблюдается у детского нефролога на диспансерном учете после каждого обострения следующим образом:
- первый триместр каждые 2 недели осмотр специалиста и сдача ОАМ;
- затем 1 раз в месяц в продолжении первого года;
- 1 раз в триместр последующие годы.
Прогноз благоприятный, но предупредить болезнь сложно
У детей синдром связан с врожденной патологией почек. Предупредить его развитие практически невозможно. Прогноз благоприятный у 90% детей с нефротическим синдромом стероидчувствительной формы. Ремиссия стабильная, рецидивы редкие. Стероидзависимая форма требует более длительного лечения и наблюдения. При стероидрезитентном виде все определяет вид нефрита и его тяжесть. Профилактика проводится только в общем виде, специальных мер не разработано. Рекомендовано не переохлаждаться, грамотно лечить заболевания верхних дыхательных путей, ОРВИ и ангины.
Вернуться к оглавлениюК какому специалисту обращаться?
При появлении отеков нужно немедленно посетить неонатолога, если малышу еще нет месяца, или педиатра. Сдать общий и суточный анализ мочи. Специалист при подтверждающемся диагнозе направит к нефрологу на обследование. Именно нефролог будет проводить клиническую диагностику, назначать лабораторные и инструментальные методы исследования, уточнять диагноз и причины. Он подберет дозы гормона для лечения.