Заболевание надпочечниковая гиперандрогения, обусловлено повышенным синтезов гормонов андрогенов, что влечет за собой проявление атипичных особенностей для противоположного пола. Заболевание в большей степени характерно для женского пола. Ученые считают, что недуг имеет генетический характер, возникает из-за врожденной патологии надпочечников. В 90% зафиксированных случаев, гиперандрогения развивается на фоне дефицита С21-гидроксилазы.
Что такое гиперандрогения надпочечников?
Гиперандрогения надпочечников — это повышенная выработка гормонов андрогенного вида (тестостерон, дигидротестостерон и другие).
При заболевании выделение гормонов увеличивается, что приводит к формированию несвойственных физиологических признаков для мужчин и женщин. Патология оказывает влияние на процесс полового созревания, развитие мышц, укрепление костей. Так как тестостерон участвует в производстве эстрогена, у женщин чрезмерное содержание тестостерона приводит к нарушению репродуктивных функций, и влечет за собой бесплодие.
Вернуться к оглавлениюКакие существуют разноидности заболевания?
Ученые выделяют 3 вида гиперандрогении надпочечников:
- Классический. Расценивается как врожденная патология с проявлением ложного гермафродитизма. Клиническая картина наблюдается сразу после рождения.
- Пубертатная. Проявляется при половом созревании из-за перестройки организма.
- Постпубертатная. Возникает в зрелом возрасте, зачастую вызывается провоцирующими факторами.
Причины и механизм развития
Этиология
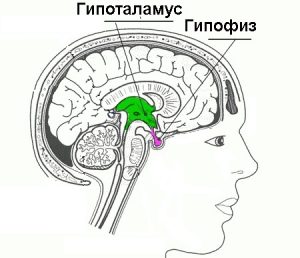
Основной причиной заболевания выступает дефицит С21-гидрокилазы, является врожденным дефектом выработки специфических ферментов корой надпочечников. Ученые выделяют другие причины:
- гиперплазия надпочечников;
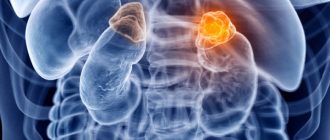
- опухли, которые провоцируют чрезмерную выработку гормонов;
- болезнь Иценко-Кушинга;
- нарушение функции гипоталамуса и гипофиза;
- синдром Френкеля — двустороннее разрастание стромы яичников;
- длительное лечение синтетическими гормонами;
- повреждения щитовидной железы;
- хронические заболевания печени.
Патогенез
Во многих случаях развитие гиперандрогении не проявляется на фоне способности компенсирования организма С21-гидрокилазы. Заболевание запускается на фоне:
- начала половой жизни;
- частых стрессов;
- патологических изменениях репродуктивной системы.
В момент действия провоцирующих факторов, синтез гормонов андрогенов в глюкокортикоиды останавливается. Происходит чрезмерное скопление в организме, и при достижении критической отметки, симптоматика начинает проявлять себя, вызывая вирилизацию у женского пола, и развитие других специфических нарушений функционирования организма.
Вернуться к оглавлениюКакие симптомы укажут на развитие заболевания?
Клиническая картина заболевания разделяется на первичную и вторичную. А также существуют косвенная симптоматика, в виде частой простуды, перепадов настроения, общей слабости. Характерные первичные симптомы:
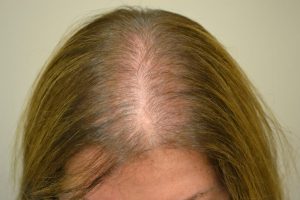
- Гиперактивный рост волос на руках, ногах, животе, вокруг молочных желез. У женского пола возможны проявления гирсутизма, обусловленный как рост волос на лице.
- Алопеция — облысение.
- Поражение кожи — прыщи, угри, сухость кожи.
- Атрофия мышц и тканей (остеопороз).
Вторичная клиническая картина:
- сахарный диабет 2-го типа;
- нарушение метаболизма — быстрый набор веса, ожирение;
- нарушение менструального цикла;
- бесплодие;
- нарушения половой дифференцировки.
Особенности течения надпочечниковой гиперандрогении
У женского пола
Если развивается гиперандрогения у представительниц слабого пола, репродуктивная система подвергается серьезным рарушениям. Если заболевание оставить без лечения, при беременности гиперандрогения надпочечникового генеза может привести к выкидышу. Девушки имеют различные проявления этого недуга в разной степени тяжести. Заболевание не зависит от возраста, и проявляется с младенчества. Происходят такие изменения в яичниках:
- из-за подавления роста и раннего созревания яичников проявляется аменорея;
- отсутствие овуляции, нарушение менструального цикла;
- из-за прекращения синтеза прогестерона развивается недостаточность желтого тела яичника.
У мужского пола
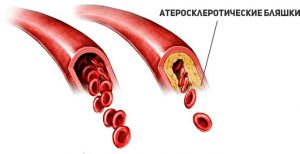
Увеличение андрогенов у мужчин влияет на силу и мышечную массу в тех случаях, если они находятся в пределах нормы. При течении болезни формируется избыток гормонов, это влечет за собой нарушения липидного обмена. Снижение выработки липопротеинов высокой плотности и увеличение концентрации в крови липопротеинов низкой плотности приводят к атеросклерозу сосудов. Избыток гормонов влияет на эрекцию и либидо.
Вернуться к оглавлениюОсложнения
Надпочечниковая гиперандрогения вызывает не только неприятные физические проявления, но также приводит к серьезным патологиям на фоне развития болезни. Если оставить заболевание без должного внимания, у женского пола гиперандрогения вызывает серьезные повреждения репродуктивной функции организма и приводит к бесплодию. Если заболевание возникло на фоне гормонпродуцирующей опухоли, впоследствии возможна ее малигнизация (озлокачествление). Вследствие гормонального дисбаланса возможно развитие повреждения почек, печени, и других органов и функций организма.
Вернуться к оглавлениюКак избежать осложнений?
Важность своевременной диагностики
Для диагностики гиперандрогении надпочечников используют лабораторные и визуальные методы исследования. В лабораторной диагностике производят забор крови и мочи, определяют концентрацию гормонов и продуктов их распада, определение специфических патогенов. Процедурные методы включают в себя: УЗИ, МРТ, КТ, еоторые спользуют для выявления возможных опухолей, и оценки общего состояния коры надпочечников и половой системы.
Вернуться к оглавлениюЛечение гиперандрогении надпочечников

Терапевтические мероприятия направлены на устранение дисбаланса гормонального фона посредством гормональной терапии. Метод лечения и дозировки определяются в зависимости от потребностей организма, и назначаются специалистом. А также лечение зависит от того, планирует ли женщина зачатие ребенка в будущем. Если нет, то назначают антиандрогенные контрацептивы. В тех случаях, если планируется зачатие, назначают препараты для стимулирования овуляции.
В медикаментозной терапии зачастую используют:
- «Метипред»;
- «Дексаметазон».
После восстановления гормонального фона применяется терапия для устранения внешних проявлений. Назначаемые процедуры или препараты многообразны, зависят от потребностей больного. Зачастую для устранения кожных проявлений назначают препараты:
- «Андрокур»;
- «Диане-35».
Оперативное вмешательство происходит, если медикаментозная терапия не дает положительного эффекта. Прибегают к клиновидной резекции яичников, используют для стимуляции выхода яйцеклетки. Если найдена гормонопродуцирующая опухоль, ее стараются устранить. В тех случаях, если опухоль становится злокачественной, к терапии добавляют специфическое лечение против рака.