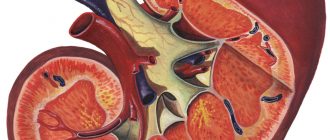
Под диагнозом «тромботическая микроангиопатия» подразумевается поражение сосудов органов, в том числе мелких капилляров. Процесс происходит в результате разрушения эндотелия, и закупорки сосудистого просвета тромбами. Выделяют несколько типов ТМА, которые классифицируются в зависимости от пораженного органа. Но несмотря на потиповую группировку, у всех патологий наблюдаются общая черта — склонность к повышенному тромбообразованию в артериолах, артериях и капиллярах.
ТМА — специфика клинического синдрома
Причины и патогенез тромботической микроангиопатии почек
Зачастую от ТМА страдают беременные женщины, гипертоники и даже дети. Патология может носить вторичный характер, а потому ее появление может быть обусловлено наличием серьезного отклонения в работе органов или онкологии. Причинами тромботической микроангиопатии могут выступать различные факторы, такие как:
- инфекционные заболевания, вызванные пневмококком или шигеллой;
- вирусные заболевания, например, ВИЧ;
- патологии, которые связаны с поражением плазмы или элементов крови;
- септицемия, так медики называют сепсис;
- сахарный диабет;
- сосудистое поражение почек;
- гипертония;
- интоксикация;
- механические травмы;
- наследственность.
Спровоцировать развитие патологии может чрезмерное употребление алкоголя и курение.
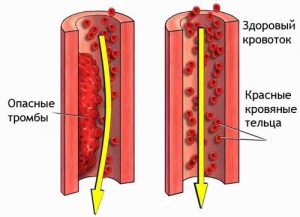
Основным элементом патогенеза является повреждение эндотелия в органах, с последующим образованием тромбов. Эндотелий — внешний слой клеток, который выстилает поверхность кровеносных сосудов, зачастую, в почках. В результате слущивания этого слоя усиливается агрегация тромбоцитов — склеивание между собой клеток, и спазм самих сосудов. Агрегация является начальной стадией образования тромбоза. В результате взаимодействия с тромбами, происходит повреждение и гибель эритроцитов, что обуславливает развитие таких симптомов ТМА, как тромбоцитопения и гемолитическая анемия.
Вернуться к оглавлениюКак ТМА проявляется у человека?
Развитию тромботической микроангиопатии способствуют патологии почек или системы кроветворения, инфекции, сахарный диабет. В зависимости от разновидности, микроангиопатия может развиваться в любом участке тела. Клинические проявления связаны с тем участком, где развился патологический процесс. Общими признаками проявления патологии является плохая свертываемость крови, разрушение сосудистых стенок, повреждение тромбоцитов и развитие почечной недостаточности.
Далее развитие симптоматики зависит от формы микроангиопатии, и участка тела, где она обнаружилась. Так, тромботическая форма характеризуется такими признаками:
- лихорадка и неврологические симптомы, такие как головная боль, рассеянность, бессонница, судороги и онемение конечностей;
- боль в области живота, которая не имеет четкой области спазма;
- диарея с примесями крови;
- гемолитическая анемия — недостаток красных кровяных телец в крови;
- тромбоцитопения — снижение количество тромбоцитов в крови;
- почечная недостаточность;
- высокое АД;
- отсутствие мочеиспускания на протяжении недели.
Способы диагностики и лечение
Лечением подобной болезни занимается нефролог. Главным образом диагностировать патологию помогает сбор анамнеза, осмотр больного и жалобы. Для точной постановки диагноза требуется пройти ряд лабораторных анализов и инструментальных обследований. Из лабораторных методов применяется общий анализ крови, где в результатах врач обращает внимание на уровень тромбоцитов и гемоглобина, креатинина, мочевины. У пациентов с гемолитической анемией фиксируют пониженный уровень гемоглобина — 70—90 г/л, и высокий уровень билирубина — вещества, которое образуется из-за разрушения эритроцитов. В большом количестве билирубин вызывает интоксикацию. Кроме того, фиксируется повышенный показатель ЛДГ — фермент, участвующий при окислении глюкозы, образовании молочной кислоты. Подтвердить диагноз помогает реакция Кумбса, а также обнаружение крови в мазке.
Не обойтись без инструментального обследования, и тромботическая микроангиопатия подлежит исследованию с помощью УЗИ. Метод выявляет, увеличена ли печень, селезенка, определяет количество брюшной жидкости. Проводят биопсию почки для диагностики гломерулонефрита. По необходимости проводится МРТ на предмет поражения ЦНС.
Лечение индивидуально и длится до тех пор, пока признаки патологии не исчезнут.
Терапия направлена на коррекцию водно-электролитных нарушений, почечной недостаточности и анемии. Лечение осуществляется при помощи переливания свежезамороженной плазмы. Эта процедура призвана предотвратить образование новых тромбов, уменьшить повреждение тканей, устранить основные симптомы. При поражении почек проводится гемодиализ (процедура очистки крови с помощью специального аппарата) и плазмаферез (очистка крови через фильтрацию). При наличии диареи, головной боли или высокого давления используются препараты для лечения симптомов.